Может ли быть аллергия на помидоры
Аллергия на помидоры при первом употреблении этих плодов не возникает. Для развития симптоматики болезни необходимо, чтобы организм выработал антитела.
Процессы, происходящие в организме.
При повторных поступлениях помидор в пищеварительный тракт антитела распознают компоненты овоща как чужеродные белки.
В результате этого образуются антигены, они обладают способностью к нарушению целостности внешней оболочки тучных клеток.
В свою очередь это приводит к тому, что из поврежденных клеток в окружающие ткани начинает выделяться гистамин и ряд других медиаторов воспаления.
Под их влиянием повышается проницаемость сосудистых стенок, развивается отечность, гиперемия, зуд и другие проявления аллергических реакций.
Иммуноглобулин Е.
Иммуноглобулин Е образуется не сразу. Иногда для его продуцирования организму требуется всего лишь однократное попадание помидоров в организм, в других случаях может пройти несколько лет периодического употребления томатов, прежде чем на них возникнет гиперчувствительность.
Что вызывает аллергическую реакцию.
Основными веществами помидор, которые могут спровоцировать аллергическую реакцию, считаются антоцианин или ликопен.
Многие аллергологи связывают возникновение заболевания с тем, что этот овощ имеет красную окраску. То есть чужеродным белком для организма человека в этом случае выступает красящий пигмент.
Если аллергия на помидор впервые возникла после неоднократного их употребления, то следует исключить влияние на иммунную систему химикатов.
Не секрет, что многие растительные продукты в процессе их выращивания и хранения обрабатывают специальными веществами. Именно их иммунитет может воспринять как источник опасности.
Исключить влияние химикатов на организм довольно просто – при употреблении домашних томатов никаких негативных изменений в самочувствии и функционировании внутренних органов не наблюдается.
Необходимо также знать, что помидоры могут вызвать ложную аллергию или по-другому псевдоаллергию.
Симптоматика данного патологического процесса сходна с истинной аллергической реакцией, но анализы на аллергию будут отрицательными.
Все дело в том, что томаты способны напрямую воздействовать на тучные клетки, не вступая в реакцию с вырабатываемыми иммунной системой комплексами.
Влияние на тучные клетки точно так же приводит к выделению медиаторов воспаления.
Отличить псевдоаллергию от обычной формы заболевания можно по нескольким моментам:
- Ложная аллергия чаще всего возникает при употреблении большого количества томатов. Истинная аллергическая реакция может быть спровоцирована и употреблением всего одной дольки овоща.
- Исключение помидора из питания на несколько месяцев позволяет полностью справиться с проблемой. Дальнейшее введение в рацион питания томатов в ограниченном количестве не меняет обычного самочувствия.
- Псевдоаллергия часто развивается на фоне приема некоторых лекарственных средств, которые могут усилить содержание гистамина в крови. В связи с этим при курсовом лечении любых заболеваний следует либо вовсе временно отказаться от красного овоща, либо свести его употребление к самому минимуму.
Истинная аллергическая реакция может возникнуть не только на сам томат. Описаны случаи непереносимости рассады, точнее запаха растения или его сока, когда возникает аллергия на рассаду помидор, аллергия на томатную ботву.
При вдыхании аромата и пыльцы помидор появляются респираторные симптомы, а при непереносимости сока стебля растения может быть раздражение на коже, краснота, высыпания.
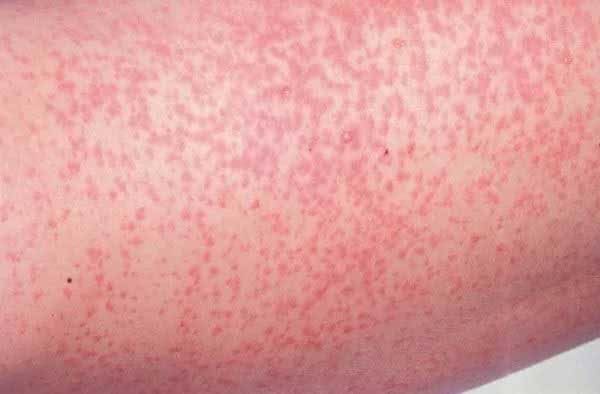
 Сыпь на теле от помидор
Сыпь на теле от помидор
Диагностика и лечение аллергии на помидоры
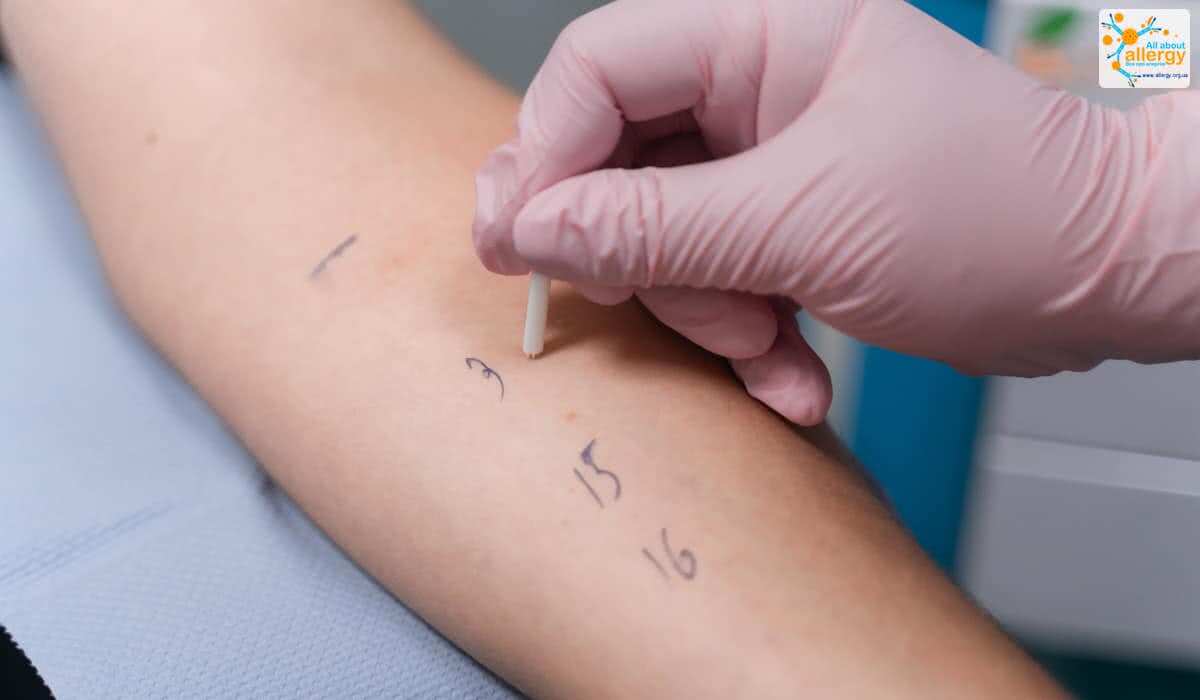
Аллергия на помидоры может быть подтверждена с помощью кожного прик-теста или многокомпонентного молекулярного анализа. Последний обнаруживает в вашей крови наличие специфических иммуноглобулинов Е (sIgE) к различным аллергенам.
В частности, в панели молекулярного теста ALEX, который является самым современным и точным методом выявления аллергии, предусмотрена возможность выявления чувствительности к основным аллергенам томата. В том числе — способному вызвать анафилаксию LTP.
И если по результатам анализов врач-аллерголог подтвердил диагноз «аллергия на помидоры», лучший способ уберечь себя — избегать употребления томатов и продуктов, их содержащих.
Также симптомы заболевания успешно лечатся антигистаминными препаратами, а при лечении аллергической сыпи может быть полезным местное применение стероидной мази.
Диагностика постхолицистэктомического синдрома
Сложности в точном определении причин, приведших к развитию ПХЭС, и размытость самого определения синдрома требуют
тщательного обследования пациента. Чтобы правильно выбрать лечение, необходимо четко установить, что привело к
появлению ПХЭС.
Вот почему эффективная диагностика постхолицистэктомического синдрома включает сразу несколько методов:
сбор данных анамнеза – врач внимательно изучает старые медицинские заключения и записи, уделяя пристальное
внимание дооперационной диагностике и протоколу проведенной операции;
клинический осмотр пациента;
лабораторные исследования — клинический и биохимический анализ крови, анализ кала на простейших и яйца глист,
общий анализ мочи;
ультразвуковое исследование;
эндоскопию желчных протоков;
магнитно-резонансная томография или компьютерная томография брюшной полости6.
Провокаторы аллергии
Как говорилось ранее, в томатах и ботве содержаться аллергены, негативная реакция на которые — норма для гиперчувствительного организма. Самые частые провокаторы аллергии:
- Белок «профилин» или Lyc e.
- Бета-фруктофуранозидаз или Lyc e.
- Белок, переносящий липиды или Lyc e.
- Томатин, в большом количестве содержащийся именно в рассаде.
Помимо перечисленных есть еще порядка 10-и аллергенов, входящих в состав кожицы, семечек и мякоти. Стоит заметить, что концентрация этих компонентов значительно снижается при термической обработке продукта. Однако это не значит, что аллергик может употреблять «готовые» помидоры бесконтрольно.
Негативная реакция организма на томаты и их рассаду бывает по нескольким причинам, основные из которых:
- Индивидуальная непереносимость, чаще всего спровоцированная иммунной недостаточностью. Довольно распространенная ситуация — долгий и близкий контакт, к примеру, при высадке рассады в грунт или во время консервации;
- Хроническая форма аллергии, т. е. наследственно переданная от близкого родственника. Такая причина характерна при наличии в семье человека с идентичным диагнозом;
- Химическая. Очень актуально при употреблении томатов вне сезона сбора, к примеру, зимой или ранней весной. Для увеличения срока реализации помидоры тщательно обрабатывают ядохимикатами, а при выращивании используют минеральные удобрения. Последние резко поднимают уровень содержания пестицидов в плодах.
Заметив первые симптомы аллергической реакции, стоит определить и устранить ее причину, вызвать врача. Определив тяжесть состояния здоровья пациента, доктор назначит подходящую терапию и средства профилактик.
Симптомы
Аллергия на красное мясо – пищевой вид аллергии, поэтому вся симптоматика болезни затрагивает органы пищеварения и кожный покров, органы дыхания в патологический процесс вовлекаются реже.
Аллергия на говядину у грудничка
Непереносимость красной говядины может быть выявлена даже у детей первых месяцев жизни. В этом случае аллерген ребенок получает вместе с молоком мамы.
Аллергия на говядину впервые может появиться и после введения мясного прикорма.
Проявляется заболевание в большинстве случаев:
- Нарушениями со стороны пищеварительной системы – коликами, срыгиванием, тошнотой, диареей;
- Высыпаниями на коже, они имеют вид мелких красных точек и чешутся, что в свою очередь приводит к капризности малыша.
 Аллергия на говядину у ребенка симптомы
Аллергия на говядину у ребенка симптомы
В редких случаях аллергическая реакция на красное мясо может сопровождаться заложенностью носа, чиханием, слезотечением.
Аллергия на говядину у ребенка
У детей непереносимость говядины в первую очередь проявляется патологической реакцией со стороны пищеварительной системы.
Примерно через 40-120 минут после употребления блюда с мясом малыш может пожаловаться на:
- Жжение в ротовой полости;
- Колики и боли в животе;
- Тошноту;
- Жидкий стул.
Отмечается метеоризм, при длительном поступлении аллергенов развивается дисбактериоз, вызывающий свои изменения в организме.
Кожные изменения при аллергии на говядину возникают изолировано или сопровождают диспепсические расстройства.
На теле ребенка можно заметить отдельные участки сыпи, покрасневшие пятна и шелушения, ребенок жалуется на зуд.
Высыпания часто усиливаются после повторного употребления в пищу красного мяса.
Симптомы аллергии на мясо у взрослых
Аллергия на говядину у взрослых людей может протекать как реакция замедленного или немедленного типа.
Чаще всего первые симптомы непереносимости начинают развиваться через 5-7 часов после употребления мясного блюда в пищу.
Изменения в самочувствии в первую очередь затрагивают пищеварительный тракт – возникает тошнота, отмечается вздутие, колики и спазмы.
Дальнейшее усваивание аллергенов мяса может стать причиной рвоты и диареи.
Аллергия на мясо говядины у части людей вызывает появления отдельных высыпаний, зуда кожи, сухих пятен.
В некоторых случаях кожная симптоматика развивается по типу крапивницы. Аллергены, распространяясь с током крови, попадают и в дыхательные органы, вызывая аллергический ринит, одышку, сухой аллергический кашель.
Реакция немедленного типа на говядину считается наиболее опасной, так как протекает по типу анафилактического шока. На анафилаксию указывает падение АД, сильная одышка, удушье, головокружение.
Лечение

Если точно установлено, или имеются серьезные основания предполагать, что аллергические реакции у вас вызывают именно помидоры, то надо полностью исключить их из рациона. Нельзя также употреблять любые сделанные из них продукты: томатный сок, кетчуп, томатную пасту, лечо, рыбные и мясные консервы в томатном соусе и т.п.
Сделать это не так уж и сложно. При всей своей пользе, они все же не относятся к незаменимым, жизненно важным продуктам питания. Правда, придется отказаться от всех блюд, в которые при приготовлении добавляются томаты. Например, многие супы, гуляш и другие вторые блюда, при приготовлении которых используется томатная паста, и т.п. Особенно внимательным надо быть при питании в столовых, кафе, в гостях, ведь кушанья с добавлением помидоров очень распространены.
Если же уберечься не удалось, то для снятия острой аллергической реакции применяются в первую очередь антигистаминные препараты. Использование более сильнодействующих средств, например, гормональных, может потребоваться при тяжелом течении заболевания. Кроме того, доктор назначит симптоматическое лечение, направленное на облегчение проявлений аллергии, наиболее беспокоящих данного конкретного пациента. Например, какую-либо из противоаллергических мазей при выраженной кожной реакции.
При первых признаках нужно прополоскать рот водой, вымыть руки и умыться. Конечно, употребление плода нужно полностью прекратить. Если же признаки ярко выражены и сильно беспокоят пациента, лечение назначает врач.
Назначаемые препараты:
- Антигистамины – Лоратадин, Кестин, Супрастин, Зиртек, Фенистил, Телфаст, Кларитин, Кетотифен и пр.
- Средства, устраняющие зуд и сыпь – Бепантен, Зодак, Вундехил, Лоринден, Фенистил-гель и пр.
- Кортикостероиды – Гидрокортизон, Бекламетазон, Преднизолон и пр. Они действуют быстро, но имеют побочные эффекты и используются короткий срок. Не назначаются детям.
- Сосудосуживающие препараты – Нафтизин, Метазон, Ирифрин, Назол и пр.
- Средства, убирающие воспаления слизистых – Аллергокром, Кронасол, Кромогексал и пр.
- Сорбенты, выводящие токсины – Энтеросгель, Полифепан, Фильтрум, Полисорб и пр.
Народные методы
Рецепты:
- 5 сухих листочков лавра залить 250 мл кипятка, проварить 15 минут. Делать примочки при зуде и сыпи. Считается, что лавровый отвар безопасен даже для грудничков.
- Смешать по 1 ч. л. соды и меда, засыпать 1 ст. л. муки, взбить яйцо. Состав держать на пораженных участках 15 минут.
- 6 ст. л. череды всыпать в 500 мл кипящей воды. Настаивать 15 мин. Выпить получившееся количество за три приема в течение дня (детям доза уменьшается). Можно обмывать настоем зудящие места.
- 300 г свежесрезанных прутьев ивы залить 5 л кипятка. Подождать 10 часов, затем вылить настой в ванну. Способ подойдет и для маленьких детей.
- 20 г цветков календулы залить 400 мл кипятка, настаивать 2 часа. Пить дважды в день по 1 ст. л.
Факторы риска
Некоторые люди имеют повышенный риск развития пищевых аллергических реакций. Главными причинами, которые провоцируют проявление симптомов являются:
- Имеющаяся аллергия. Наличие любой другой пищевой аллергии в прошлом может спровоцировать развитие негативного ответа организма на томат в будущем.
- Наследственность. Пищевая аллергия может наследоваться поколениями. Если хотя бы один из родителей является аллергиком, риск развития данного заболевания у ребенка составляет около 50%.
- Атопические расстройства. Атопический дерматит, экзема и астма увеличивают вероятность развития аллергических реакций на томат.
3.Симптомы и диагностика
Очень часто первые приступы аллергического кашля принимают за симптомы «простуды» или ОРВИ, поскольку он может сопровождаться насморком, чиханием, першением в горле и другими всем известными явлениями. Однако аллергический кашель может быть и изолированным, единственным симптомом; кроме того, одним из основных критериев дифференциации является нормальная температура тела, чего практически никогда не бывает при простудных заболеваниях. С приступом бронхиальной астмы такой кашель роднит сухой характер (отсутствует отделяемая мокрота), преимущественное ночное время приступов, затрудненное дыхание с чувством удушья.
При подозрении на аллергическую этиологию кашля тщательно изучают анамнез, просят больного проследить, в каких именно ситуациях чаще всего начинается приступ, а также назначают лабораторный анализ крови и проводят специальные внутрикожные аллергопробы, которые в конце концов позволяют установить конкретный аллерген или группу аллергенов, хотя эта диагностика может занять достаточно много времени.
Диагностика аллергических высыпаний
Лечение можно начинать только после полной диагностики и выявления точной причины появления аллергических высыпаний. Лечение на ранних стадиях с большой вероятностью позволит избавиться от недуга гораздо быстрее.
Сначала доктор осмотрит пациента и проведет опрос. Это важный этап для выявления истинного аллергена. Учитывайте, что без исключения раздражителя справиться с присутствующим на коже аллергическим высыпанием будет невозможно. Болезнь будет постоянно обостряться. Для установления точного диагноза пациента направят на:
- Общий анализ мочи и крови;
- Биохимический анализ крови;
- Гистологическое обследование.
В особо тяжелом случае пациента также направляют на УЗИ.
Причины поллиноза
Аллергическая реакция представляет собой нарушение в работе иммунной системы, когда какое-либо вещество распознается организмом в качестве вредоносного агента (которыми «по праву» являются возбудители заболеваний и раковые клетки), и организм начинает бороться с этим веществом, вырабатывая антитела. В случае поллиноза в роли такого агента (аллергена) оказывается пыльца.
Поллиноз
Поллиноз вызывается, как правило, пыльцой растений, опыляемых ветром. Такая пыльца имеет микроскопический размер – 0,02-0,04 мм, и поэтому легко проникает в дыхательные пути, всасывается в кровь и лимфу.
Как и любая другая аллергия, поллиноз развивается лишь при наличии предрасположенности организма к аллергической реакции. Эта предрасположенность может передаваться по наследству. При этом контакт с аллергеном не сразу приводит к появлению явных аллергических симптомов. По результатам последних эпидемиологических исследований 10% детского и 20-30% взрослого населения России страдают поллинозом. Чаще всего болеют лица от 10 до 40 лет, у детей до 3 лет заболевание поллинозом встречается редко, до 14 лет в 2 раза чаще заболевают мальчики, а возрасте от 15 до 50 лет — лица женского пола. Среди горожан заболеваемость в 4–6 раз выше, чем у сельских жителей.
В настоящее время известно порядка 50 видов растений, вызывающих поллиноз. В окрестностях Москвы в апреле-мае цветут деревья: берёза, ольха, дуб, орешник, тополь, ясень, клён. В июне-июле в воздух попадает пыльца цветущих злаковых трав – мятлика, тимофеевки и многих других. Сорные травы также вносят свой вклад: одуванчик начинает «пылить» в конце мая, в июне к нему подключаются подорожник, щавель и крапива. Цветение сорных трав продолжается до осени. В августе-сентябре зацветают полынь, лебеда. В Южных районах страны (в Ставрополье и Краснодарском крае) в этот период цветет амброзия, чья пыльца является одним из самых сильных аллергенов.
Тополиный пух, с появлением которого в Москве традиционно связывают начало аллергического сезона, сам аллергеном не является – это ведь не пыльца, а плоды. К тому же он слишком большой. Но пух является прекрасным перевозчиком пыльцы других растений, которая и есть подлинный аллерген.
Диета при аллергии: что можно и что нельзя кушать?
Все продукты делятся на три категории:
- Высокоаллергенные. В эту группу входят продукты, чаще других вызывающие нетипичную реакцию. К ним относится как животная, так и растительная пища: коровье молоко и продукты из него, мясо курицы, яйцо, морепродукты (особенно ракообразные), рыба; подсолнечник, орехи, пшеница, фрукты и овощи красного и оранжевого цвета, цитрусовые, грибы. Кроме указанных продуктов, повышенный риск развития или усиления аллергии отмечается при употреблении копченых, соленых и маринованных блюд, фаст-фуда, трансжиров, алкоголя, искусственных эмульгаторов, консервантов и ароматизаторов.
- Среднеаллергенные. В данную группу входит нежирная свинина, бобовые, бананы, гречка, персики и сливы, кукуруза.
- Низкоаллергенные. Диета против аллергии может включать в себя такие безопасные продукты, как кабачки, белую смородину, свежие огурцы, зелень, репу, капусту, нежирные сорта баранины, конину, кролик.
Основные виды аллергенов у томата
Самые аллергенные вещества в составе томатов – белки. Они вызывают больше всего иммунных конфликтов и заставляют иммунную систему «выходить из себя».
Вот основные из них:
- Профилин. Белок профилин класса Lyc e 1 был выявлен более чем у 22% людей, диагностированных с пищевой аллергией. Ученые выяснили, что он содержится и в других растениях, особенно из семейства пасленовых, куда помимо помидора входят такие растения как баклажан, паприка, перец, картофель и др.
- Фермент полигалактуроназа или белок Lyc e 2. Это очень активный аллерген. Ученые отметили, что именно он провоцирует проявления аллергии более чем у половины пациентов с чувствительностью к помидорам. Его концентрация в помидоре особенно высока, когда помидор начинает «краснеть» во время созревания.
- Третий белок — Lyc e 3. Еще один аллерген, который составляет главную тройку аллергенных ферментов помидора. Его главная функция – перенос липидов (жиров). Он обладает повышенной устойчивостью к разрушающему действию желудочного сока и его ферментам. Именно этот аллерген обеспечивает развитие перекрестной аллергии.
Из других, менее значимых аллергенов значатся ферменты хитиназа, глюканаза, пероксидаза, белок Lec 2SA и Lyc e LAT 52.

Профилактика
Врачи сходятся во мнении: основу профилактики аллергии составляет отказ от того, что вызывает реакцию. При этом учитывают уже выявленные аллергии, наличие тех или иных факторов риска, возраст, наследственность, сопутствующие патологии.
Основное правило — не переедать, а также не употреблять что-либо в пищу бездумно. Особенно это касается продуктов с так называемой высокой аллергенной потенцией.
Если вы съедите пригоршню арахиса, несколько ягод клубники, запьете это апельсиновым соком, выяснить, на что именно возникла реакция, будет значительно труднее. К тому же пищеварительной системе будет гораздо сложнее справиться с переработкой большого количества съеденного.
Возникновению аллергии также способствует избыток в рационе легкоусвояемых углеводов — меда, сахара, кондитерских изделий. Свежие овощи, фрукты вызывают нежелательные проявления чаще, чем запеченные или отварные.
Иногда провокатором выступает только кожура плодов, поэтому поэкспериментируйте, предварительно удалив ее, например, с яблок.
Профилактика состоит в том числе в своевременном лечении заболеваний пищеварительной системы, увеличивающих риск нежелательного ответа иммунной системы. Наблюдайтесь у врача, предупреждайте обострения гастрита, холецистита. Придерживайтесь питания, которое улучшит состояние желудочно-кишечного тракта. Следует заботиться о состоянии микрофлоры кишечника, предотвращать дисбактериоз, связанный, например, с приемом антибиотиков.
Важно проконсультироваться с врачом по поводу пищевой аллергии. Могут существовать определенные ограничения, и только специалист подскажет, как справиться с проблемой
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Список литературы
-
Пищевая аллергия (обзор) / Н. Каратаева, Л. Каратаева, О. Юсупова, Ш. Иноятова // Научные исследования. — 2015. — №1. — С. 126−130.
-
Сидорович, О. И. Пищевая аллергия: принципы диагностики и лечения / О. И. Сидорович, Л. В. Лусс // Медицинский совет. — 2016. — №16. — С. 141−147.
-
Козярин, Н. П. Пищевая непереносимость и пищевая аллергия / Н. П. Козярин // Довкілля та здоров’я. — 2009. — №4. — С. 62−66.
-
Пампура, А. Н. Классификация и клинические проявления пищевой аллергии / А. Н. Пампура, А. И. Хавкин // Регулярные выпуски «РМЖ». — 2003. — №20. — С. 1126.
-
Лусс, Л. В. Принципы терапии и профилактики пищевой аллергии / Л. В. Лусс // Регулярные выпуски «РМЖ». — 2005. — №3. — С. 140.
Не-IgE-ассоциированная аллергия на пищу
Не-IgE-ассоциированная аллергия на пищу почти всегда возникает в первые месяцы жизни и редко выявляется у взрослых. Существует 3 основных клинических проявления не-IgE-ассоциированной ПА:
- энтероколит, индуцированный пищевым белком (MBSE);
- индуцированный пищевым белком проктоколит (MBSP);
- энтеропатия, индуцированная пищевым белком.
Не-IgE-ассоциированная аллергия на пищу
Энтероколит (MBSE) – это атипичное редкое и трудно диагностируемое заболевание, характеризующееся повторяющимися эпизодами рвоты с диареей или без нее, которые проходят в течение 24 часов после отказа от диетического белка. Уровень заболеваемости MBSE составляет около 0,34%.
Точный механизм развития MBSE не ясен, но считается, что это реакция гиперчувствительности из-за клеточного иммунитета. Основные продукты, вызывающие энтероколит:
- коровье молоко;
- соя;
- рис.
Около трети пациентов с энтероколитом, вызванным молоком и соевым белком, страдают аллергией на зерно. Реже MBSE вызывается овсом и другими злаками, сладким картофелем, кабачками, морковью, яичным белком, фасолью, курицей, индейкой, рыбой и бананами.
Классические симптомы MBSE обычно возникают в течение первых 6 месяцев жизни (могут возникать до 1 года) и исчезают до 3 лет. Симптомы появляются в течение 1–4 недель после включения в пищу коровьего молока или соевого белка в рацион ребенка. Основные симптомы: периодическая обильная рвота (обычно через 2 часа) с диареей или без нее (через 2–10 часов, в среднем через 5 часов).
Иногда симптомы ухудшаются внезапно, с симптомами обезвоживания, гипотонии, летаргии или даже шока, как при сепсисе или остром животе, продолжительностью от 6 до 12 часов. Таким пациентам часто назначают лечение сепсиса, стеноза привратника или наследственного метаболического заболевания. Аллергическое происхождение симптомов даже не рассматривается, поскольку в крови обнаруживаются метаболический ацидоз, нейтрофилия и тромбоцитоз.
Около 30% больных с энтероколитом имеют другие аллергические заболевания, характерные для младенцев. Специфических диагностических образцов нет в 90% случаев. В некоторых случаях ODM дает отрицательный результат и пищевой специфический сывороточный IgE не выявляется.
Диагностировать MBSE у маленьких детей могут помочь образцы кожных пластырей. Но золотым стандартом в диагностике аллергического энтероколита считается положительный провокационный пероральный тест. Клинический диагноз обычно требует 6 эпизодов MBSE, поэтому диагностика может занять до 8 месяцев и более.
Проктоколит (MBSP ) – доброкачественное преходящее состояние у новорожденных, характеризующееся кровью и слизью в кале. Симптомы обычно возникают у ребенка в возрасте от 2 до 8 недель. При отсутствии системных симптомов, рвоты и нормальном росте ребенка заболевание нетрудно отличить от других симптомов ЖТ пищевой аллергии, проявляющихся колитом.
50-60% всех младенцев, страдающих этим заболеванием, находятся на грудном вскармливании, остальные получают коровье молоко или соевые смеси. Диагноз ставится при наличии свежей крови в фекалиях и отсутствии других системных симптомов. Симптомы исчезают после исключения молока из рациона кормящей матери и прекращения приема молочных детских смесей.
Энтеропатии, индуцированной пищевым белком, характеризуются длительной диареей, стеатореей, рвотой (60–70%), ранним чувством сытости и недостаточным набором веса в первые месяцы жизни. Иногда диагностируется анемия, гипопротеинемия. Потеря белка из-за энтеропатии может привести к отеку.
В большинстве случаев анализ крови на эозинофилию не показывает специфических антител IgE, общий уровень IgE в норме. Наиболее частая причина патологического состояния у младенцев – аллергия на белки коровьего молока. У детей старшего возраста – аллергия на сою, курицу, рыбу и рис. Эти пищевые аллергены вызывают клеточный иммунный ответ в тонком кишечнике, что приводит к неспецифической атрофии и лимфоцитарной инфильтрации.
Подобный патологический механизм существует и при целиакии, но дифференциальная диагностика не вызывает проблем, потому что энтеропатия, вызванная пищевым белком, начинается до отлучения от груди и без добавления глиадина в рацион. Диагноз ставится на основании клинических симптомов и их исчезновения после удаления аллергена. Во время ПОМ рвота и диарея возникают через 40-72 часа. Без пищевого аллергена симптомы исчезают в течение от 3 до 21 дня. Заболевание обычно длится не более 3 лет.