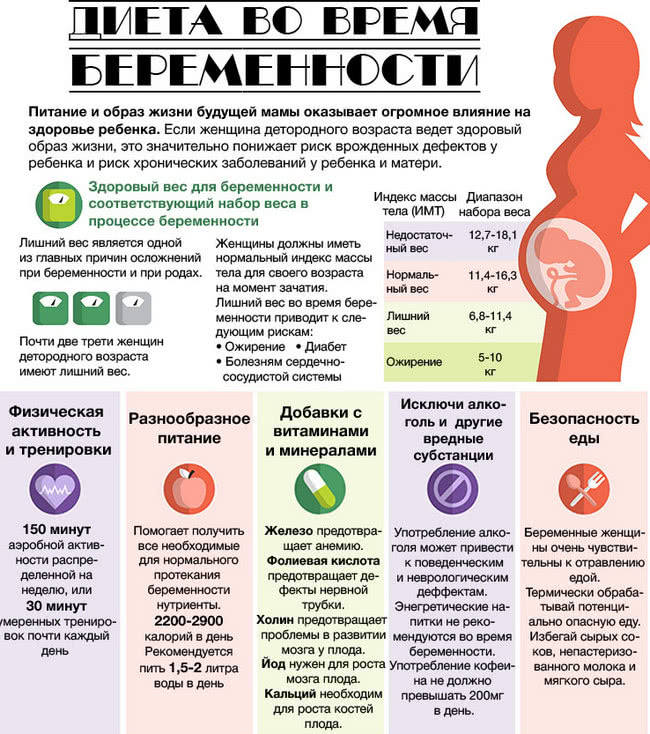
Группы продуктов
Беременная женщина должна соблюдать сбалансированную диету, которая включает в себя:
Фрукты и овощи. Они могут быть в виде сока, сухофруктов. Консервированные, замороженные или свежие продукты обычно содержат больше витаминов и других питательных веществ. Эксперты подчеркивают, что лучше употреблять свежие фрукты, чем просто пить сок, так как естественный уровень сахара в соке очень высок.
Крахмалистые продукты, богатые углеводами. Это картофель, рис, макароны и хлеб. Они содержат углеводы и являются важным компонентом правильного питания при беременности.
Белок. Полезные белки животного происхождения поступают в организм из рыбы, нежирного мяса, курицы и яиц. Все беременные женщины, особенно вегетарианки, должны рассматривать следующие продукты как хорошие источники белка: крупа киноа, известная как полноценный белок (включает в себя все незаменимые аминокислоты), тофу и соевые продукты, фасоль, чечевица, бобовые, орехи, семена и ореховое масло.
Жиры. Они не должны составлять более 30 % рациона беременной женщины. Ученые сообщают, что диета с высоким содержанием жиров может генетически программировать в будущем у ребенка наличие диабета. Существуют и другие риски для беременности с чрезмерно высоким содержанием жиров, поэтому необходим баланс, и не мононенасыщенные, а Омега-3 или «здоровые жиры» должны быть основными жировыми вариантами. Примеры продуктов с высоким содержанием мононенасыщенных жиров: оливковое, арахисовое, подсолнечное , кунжутное масло, авокадо, орехи.
Клетчатка. Цельнозерновые продукты, такие, как хлеб из непросеянной муки, дикий рис, цельнозерновые макароны, бобовые и чечевица, фрукты и овощи богаты клетчаткой. Женщины имеют более высокий риск развития запоров во время беременности. Употребление большого количества клетчатки эффективно минимизирует эту проблему. Исследования показали, что употребление большого количества клетчатки во время беременности снижает риск или тяжесть геморроя, который прогрессирует по мере роста плода.
Кальций
Важно получать ежедневную необходимую суточную норму кальция. Молочные продукты, такие, как сыр, молоко и йогурт, богаты кальцием
Если мать вегетарианка, она должна употреблять следующие продукты, богатые кальцием: обогащенное кальцием соевое молоко, тофу с кальциевым комплексом, соевые бобы, брокколи, листовая и пекинская капуста, фасоль и соевые орехи.
Цинк. Это жизненно важный микроэлемент. Он способствует нормальному росту и развитию клеток, регулирует метаболизм нуклеиновых кислот и синтез белка. Важен для развития плода. Лучшими источниками цинка являются курица, индейка, ветчина, креветки, краб, устрицы, мясо, рыба, молочные продукты, фасоль, арахисовое масло, орехи, семена подсолнечника, имбирь, лук, отруби, зародыши пшеницы, рис, макаронные изделия, крупы, яйца, чечевица и тофу.
Диета при запорах
Запоры при беременности страшны прежде всего для малыша, так как токсины имеют способность всасываться в кровь, могут попасть в плод и вызвать отравление. Самое вероятное время их появления это третий триместр, когда подросший плод передавливает кишечник, мешая выводу переработанной пищи.
Запоры у беременных чаще всего возникают из-за недостатка клетчатки в организме. Для того, чтобы восполнить ее запасы, врачи рекомендуют употребление таких продуктов, как
- тыква;
- огурец;
- свекла;
- кабачок;
- морковь;
- помидор;
- сухофрукты.
Также хорошо помогают при запорах свежий кефир или другие кисломолочные продукты. Безопасным будет настой из чернослива.
При запорах нужно отказаться от белого хлеба, манной каши, крепкого чая, шоколада.
Диета при лишнем весе
Лишний вес при беременности всегда грозит неприятными последствиями и маме, и плоду. Он может быть причиной повышенного давления у беременных, из-за этого может возникнуть слабая родовая деятельность и гипоксия у ребенка. Да и крупный плод чаще всего бывает у женщин, которые имеют лишний вес. Наличие лишних килограмм может привести к позднему токсикозу, который намного опаснее, чем токсикоз на ранних сроках: усиливается отечность, часто наблюдается повышение артериального давления, плохой анализ мочи.
В таких случая врач может порекомендовать разгрузочные дни. Их можно проводить около двух раз в неделю. Они предполагают употребление кефира, яблок, творога. Но при этом следует знать о том, что при склонности к отекам лучше не использовать фруктовые или овощные разгрузочные дни. Так как в овощах и фруктах содержится большое количество жидкости, и вместо похудения, можно получить совершенно обратный эффект.
Примерное меню кефирной диеты:
- завтрак ‒ овсянка с зеленым чаем и цельнозерновой хлеб с сыром;
- второй завтрак ‒ нежирный йогурт;
- обед ‒ овощной суп, отварная курочка, рагу и стакан чая;
- полдник ‒ кефир;
- ужин ‒ нежирный творог, треть банана;
- на ночь ‒ кефир.
Важно помнить, что проводить разгрузочные дни при беременности самостоятельно не рекомендуется. Нужна обязательная консультация врача
А вообще лучшая диета ‒ это составление правильного рациона, которого следует придерживаться в течение всего срока беременности, особенно если существует проблема с лишним весом. Лучше есть мало, но чаще. Во время беременности не стоит есть за двоих. Именно в это время как никогда нужна умеренность в еде.
Как правильно проводить разгрузочные дни
Разгрузочный день организм воспринимает как стресс
Потому важно подготовиться к нему и действовать в соответствии с рекомендациями специалистов
Рекомендации по проведению разгрузочных дней:
- разгрузочный день длится только сутки, а обычно в течение светового дня;
- вы не голодаете, а просто едите низкокалорийную пищу;
- проводите разгрузку только, если хорошо себя чувствуете и не болеете, при отсутствии обострений хронических заболеваний;
- отмените физические и умственные нагрузки в этот день, не занимайтесь спортом, максимум – прогулка на свежем воздухе;
- спать в этот период нужно минимум 8 часов, хорошо, если поспите еще пару часов днем;
- не принимайте слабительных и мочегонных.
Важное правило выхода из разгрузочного дня – не набрасываться на еду на следующее утро
Растяжки белой линии – профилактика при беременности
Как предотвратить появление растяжек белой линии?
Лучшие методы профилактики и лечения этого явления:
- использование клеевых полосок, т.е. так называемое кинезиотейпирование – этот метод ограничивает дальнейшее распространение волокон белой линии;
- избегание подъема тяжестей;
- выполнение упражнений, задействующих прямые мышцы живота.
После родов женщине с растяжкой белой линии рекомендуется:
- выполнение лечебной гимнастики с физиотерапевтом;
- избегать классических упражнений с участием прямых мышц;
- избегать потребления сдобных продуктов;
- избегать стояния на коленях, катания на горном велосипеде – эти положения усиливают давление органов брюшной полости на переднюю стенку.
Кому подходит дробное питание?
Дробное питание может быть назначено по медицинским показаниям, а также в случае, если энергозатраты человека в течение дня повышены. Для спортсменов норма — питаться каждые 3-4 часа
Важно, чтобы рацион при этом был полноценным и сбалансированным. Правильно подобранная схема дробного питания поможет сформировать мышечную массу при условии регулярных силовых тренировок
Для перекуса в этом случае удобно использовать специальные батончики с содержанием белка, клетчатки, цельных зёрен. Если в вашем расписании нет интенсивных тренировок, от перекусов лучше отказаться.
Завтрак — самый важный прием пищи, пропускать его нельзя. Эксперты Всемирной организации здравоохранения предупреждают: у тех, кто отказывается от завтрака, возрастает риск развития заболеваний сердечно-сосудистой системы из-за повышения вязкости крови, повышается уровень холестерина в крови и артериальное давление. Лучше всего для завтрака подходят цельнозерновые продукты, фрукты, яйца.
Идеальный обед не должен превышать по объему завтрак. Есть рекомендуется медленно, с удовольствием и в хорошей компании. И помните про принципы здорового питания: больше овощей и фруктов, рыбы, меньше соли, сахара и трансжирных кислот.
Как подобрать лекарства при беременности
При беременности необходимо откорректировать даже перечень привычных для будущей мамы лекарств. Это касается как таблеток из домашней аптечки, так и тех препаратов, которые женщина может принимать постоянно, например, при хронических заболеваниях. При беременности необходимо обратиться к врачу, чтобы подобрать безопасные аналоги знакомых препаратов.
Многие будущие мамы не задумываются о том, что лекарства могут неблагоприятно повлиять на их ребенка и, почувствовав себя нехорошо, по привычке начинают заниматься самолечением, принимают лекарства без согласования с врачом. К сожалению, эта беспечность может привести к настоящей трагедии — рождению ребенка с пороками сердца, неправильным развитием скелета, с пороками развития нервной системы, внутренних органов и другими нарушениями.
Кроме этого следует помнить, что беременность влияет на работу и самого женского организма. Печень и почки начинают работать по-другому, в результате чего может изменяться скорость выведения лекарств из организма и их метаболизм. И те препараты, которые раньше можно было принимать без побочных эффектов, могут вызвать осложнения и развитие аллергических реакций.
Помните, что беременность — во всех смыслах особый период в жизни женщины
И принимать любые лекарства в этот период следует осторожно и только после консультации со специалистом.. Врач акушер-гинеколог МК «Мать и Дитя» ИДК в г. Новокуйбышевске Бочина Татьяна Николаевна
Врач акушер-гинеколог МК «Мать и Дитя» ИДК в г. Новокуйбышевске Бочина Татьяна Николаевна
Диффузный эутиреоидный зоб (эндемический зоб)
Для достижения быстрой регрессии зоба на этапе планирования беременности показана комбинированная терапия. Для этого назначают йодид калия в дозе 200 мкг/сут и супрессивную дозу левотироксина, обычно, она составляет 100 мкг/сут. При достижении нормального объема щитовидной железы левотироксин необходимо отменить и проконтролировать уровень ТТГ через 1,5 – 2 мес. Если данный показатель будет меньше пограничного значения 2,5 мЕ/л, то возможно планирование беременности только на фоне приема Йодомарина. При этом обязательно потребуется контроль уровня Т4св и ТТГ каждый триместр, так как с увеличением срока беременности может появиться необходимость заместительной гормональной терапии (ЗГТ).
В случае если эндемический зоб диагностирован во время беременности, или у пациентки нет возможности откладывать беременность на более поздние сроки, то наряду с йодной профилактикой сразу назначаются дозы левотироксина, способные поддерживать уровень ТТГ на нижних границах нормы при нормальных значениях Т4св. Такая схема лечения является не только безопасной, но и позволяет нормализовать размеры ЩЖ матери и профилактировать опасные осложнения у плода.
Диффузный токсический зоб (ДТЗ или болезнь Грейвса).
Пациенткам, страдающим данной патологией необходимо тщательно планировать беременность, так как некомпенсированный тиреотоксикоз может серьезно осложнить течение беременности, и представляет опасность, как для здоровья матери, так и плода. Больная должна быть предупреждена обо всех рисках и особенностях лечения ДТЗ при беременности.
В связи с этим, оптимальным, является проведение хирургического лечения или радиойодтерапии еще до зачатия. После выполненной хирургом тиреоидэктомии или предельно субтотальной резекции ЩЖ планирование беременности может быть разрешено уже через 2 месяца. Обязательным условием для этого будет являться полная компенсация послеоперационного гипотиреоза препаратами левотироксина , и достижение целевого уровня ТТГ менее 2,5 мЕд/л. При возникновении беременности доза левотироксина увеличивается на 50 мкг в сутки. Кроме этого к терапии добавляется йодид калия в дозе 200 мкг/сут для предотвращения йодной недостаточности у плода.
При лечении радиоактивным йодом беременность следует отложить на 6-12 мес. Во всем остальном тактика ведения таких пациенток не отличается от послеоперационного гипотиреоза.
Помимо этого, зачатие могут планировать женщины с ДТЗ, достигшие стойкой ремиссии после проведенного длительного курса консервативной терапии. У таких пациенток рецидив заболевания во время беременности маловероятен. Связано это, прежде всего, с угнетением иммунной системы на всех сроках беременности.
К счастью, манифестация болезни Грейвса при беременности возникает достаточно редко, всего в 0,2% случаев. Что, также, обусловлено иммунносупрессией.
Для лечения диффузного токсического зоба во время беременности необходимо назначение тиреостатических препаратов. Препаратом выбора в 1 триместре является Пропицил в дозе не превышающей 200 мг/сут. Во втором и третьем триместрах — Тирозол в дозах не более 15 мг/сут. Контроль свободного тироксина осуществляют через 2-3 нед. Затем, после достижения целевых значений Т4св, доза антитиреоидного препарата постепенно снижается до минимальной поддерживающей (для Тирозола 2,5 мг/сут, для Пропицила 25 мг/сут). Следует заметить, что ведение беременных необходимо осуществлять на минимально низких дозах тиреостатиков, так как они все проходят через гематоплацентарный барьер и могут привести к угнетению функции ЩЖ у плода. К III триместру, в связи с иммунной супрессией, часто наступает временная ремиссия ДТЗ, поэтому тиреостатики отменяют. Контроль гормонального фона при болезни Грейвса необходимо осуществлять каждые 3-4 недели.
После родов, функция иммунной системы восстанавливается, и возникает рецидив заболевания. Это опять потребует назначение препаратов, подавляющих функцию ЩЖ. В период лактации большие дозы тиреостатиков противопоказаны, так как они проникают в грудное молоко. Допустимыми считаются 100 мг/сут для Пропицила и 10мг/сут для Тирозола. Если возникает необходимость назначения более высоких доз, то больной следует прекратить кормление грудью, так как это может привести к угнетению функционирования ЩЖ малыша, а также развитию у него зоба.
При тяжелом течении ДТЗ, отсутствии компенсации тиреотоксикоза допустимыми дозами препаратов, а также в случае непереносимости терапии или отказе женщины от приема таблеток, во 2 триместре беременности возможно проведение хирургического лечения. После операции сразу необходимо назначить полную дозу левотироксина из расчета 2,3 мкг/кг и йодомарин 200. Дальнейшая тактика ведения таких пациенток, как при банальном послеоперационном гипотиреозе.
Лечение радиоактивным йодом во время беременности категорически противопоказано.
Если хирургическое лечение проведено после родов, то заместительная гормональная терапия (ЗГТ) проводится в обычных дозах. После операции возможно возобновление лактации
В этом случае важно не забыть подключить к левотироксину йодид калия на весь лактационный период
В чем угроза сахарного диабета при беременности?
Прежде всего в отрицательном влиянии на рост и развитие плода. При возникновении гестационного сахарного диабета на начальных сроках беременности отмечено значительное возрастание риска самопроизвольного аборта и появления врожденных пороков развития сердца и мозговых структур плода. Если сахарный диабет начинается в более поздние сроки беременности (2-3й триместры), это приводит к чрезмерному росту плода (макросомии) и гиперинсулинемии, а после рождения может осложниться диабетической фетопатией. Признаками диабетической фетопатии новорожденного являются избыточная масса ребенка (превышающая 4 кг), диспропорция тела, избыток подкожного жира, расстройства дыхания, гипогликемия, повышенная вязкость крови с риском тромбообразования.
Железо и беременность
Железо составляет основную часть гемоглобина, кислородсодержащего пигмента и основного белка в эритроцитах. Во время беременности количество крови в организме матери увеличивается почти на 50 %. Необходимо больше железа, чтобы вырабатывать больше гемоглобина.
Если запасы железа недостаточны, у матери может развиться анемия. Недостаток железа может привести к преждевременным родам, малому весу ребенка, мертворождению, смерти новорожденного, а также к усталости, раздражительности, депрессии (у матери) во время беременности.
Анемия на поздних сроках беременности увеличивает риск потери большого количества крови при родах.
Продукты — богатые источники железа:
- сухофрукты;
- яичный желток;
- цельнозерновые злаки, если они обогащены железом;
- печень, но врачи и большинство диетологов советует беременным женщинам избегать чрезмерное употребление этого продукта, потому что в нем много витамина А, который может навредить плоду;
- постное мясо;
- устрицы, прошедшие термическую обработку;
- мясо птицы (курица, индейка);
- лосевые, тунец;
- нежирная баранина, свинина и моллюски также содержат железо, но меньше, чем другие продукты;
- бобовые (соевые бобы, фасоль, сушеные бобы и горох);
- орехи и миндаль;
- овощи, особенно темно-зеленые: брокколи, шпинат, листья одуванчика, спаржа, листовая капуста;
- злаки: коричневый рис, овес, просо и пшеница.
Напитки при беременности
Кроме правильного питания при беременности, будущей маме важно поддерживать водный баланс и выпивать около десяти стаканов жидкости в день. Лучший выбор — это обычная вода
Выпивая достаточное количество воды ежедневно, вы предотвращаете развитие запоров, увлажняете кожу и стимулируете вывод токсинов из организма.
Но как насчет других напитков?
-
Кофе и чай. Нет необходимости отказываться от утренней чашки кофе, но рекомендуется ограничить количество кофеина до 200 мг в день. Это примерно две чашки кофе или четыре чашки чая.
-
Травяной чай. Хотя травяной чай часто рекламируют как здоровую бескофеиновую альтернативу черному чаю и кофе, данных о том, как травяные чаи влияют на развитие беременности, недостаточно. Поэтому без одобрения вашего врача травяных чаев стоит избегать — даже тех, которые предназначены для беременных женщин.
-
Алкоголь. Наверняка вы уже знаете, про алкоголь и беременность несовместимы. Следует полностью избегать употребления алкоголя при беременности.
-
Безалкогольные газированные напитки. Можно не исключать полностью употребление газировки, но стоит помнить, что это не самый здоровый выбор напитка. Обычная газировка содержит сахар, а в диетическую газировку добавляют искусственные подсластители, которые вредны в больших количествах. Если вы очень любите газировку, то можете побаловать себя время от времени. Но будущей мамочке гораздо полезнее пить воду и фруктовые соки.
Тиреотоксикоз (гиперфункция щитовидной железы)
Данная проблема освещена в статье «Тиреотоксикоз и беременность».
Узловой зоб.
Тактика ведения беременных с доброкачественными узлами и нормальной функцией щитовидной железы практически не отличается от таковой вне беременности. Исключением является лишь обязательная йодная профилактика. Если возникает необходимость в проведении ТАБ (тонкоигольная аспирационная биопсия), то данный вид исследования является абсолютно безлопастным, и может быть выполнен на любом сроке беременности.
При выявлении высокодифференцированного рака ЩЖ прерывание беременности не требуется. В этом случае показано хирургическое лечение во втором триместре, после чего назначается супрессивная доза левотироксина. При низком риске (Т1, N0,M0) возможно наблюдение и проведение операции после родоразрешения. В этом случае также показано назначение левотироксина для подавления ТТГ.
Вспомогательные репродуктивные технологии (ВРТ) и функция щитовидной железы:
Всем женщинам, которые планируют ВРТ необходимо исследование уровня гормонов ЩЖ (ТТГ, Т4св, Т3св), антител к ТПО, к ТГ и к рецепторам ТТГ, а также УЗИ этого важного для беременности органа. Делать это необходимо, так как коррекция гормонального фона и йодная профилактика повысят успех проводимого мероприятия
Кроме этого со стороны ЩЖ, могут быть выявлены противопоказания для выполнения ВРТ. К ним относятся:
- некомпенсированный гипотиреоз;
- тиреотоксикоз;
- рак щитовидной железы;
В этих случаях проведение ВРТ возможно только после соответствующего лечения.
При удачной попытке ВРТ и возникновении беременности необходим контроль гормонов ЩЖ на 4-5 неделе
Делать важно, так как, стимуляция яичников нередко провоцирует развитие гипотиреоза. При установлении факта наличия гипотиреоза показано назначение левотироксина в дозе 2,3 мкг/кг и контроль уровня ТТГ каждые 6-8 нед
Операции по удалению геморроя у беременных в нашей клинике
Отделение обладает техническим оснащением для выполнения всех видов оперативного вмешательства при геморроидальной болезни, начиная от латексного лигирования до ультразвукового удаления геморроидальных узлов.
Лигирование геморроидальных узлов. Данный метод применяется для лечения внутреннего геморроя, когда проявления геморроя заключаются в выпадении во время дефекации самостоятельно вправляющихся геморроидальных узлов и умеренных кровотечений. Суть метода заключается в том, что на геморроидальный узел накладывают небольшое латексное колечко, которое пережимает его основание с проходящими в нем сосудами, прекращая кровоток в узле. По прошествии нескольких дней узел вместе с кольцом отпадают, образовавшаяся ранка заживает в течение1-2 недель. Эта процедура чаще всего практически безболезненна.
- Склеротерапия и инфракрасная фотокоагуляция. Эти методы подходят для лечения геморроидальной болезни, проявляющейся только кровотечением без выпадения узлов.
- Геморроидэктомия – это хирургическая операция, направленная на удаление геморроидальных узлов. Это лучший способ достижения полного исчезновения всех симптомов. Хирургическое удаление внутренних геморроидальных узлов применяется при выпадающих и невправляющихся узлах, или когда не наблюдается эффект от амбулаторного лечения, или когда амбулаторное лечение невозможно. Во время операции удаляется избыточная ткань, являющаяся источником кровотечения. Для более комфортного состояния пациента операцию проводят в условиях спинальной анестезии с седацией.
Фото геморроя у беременной ПОСЛЕ
С учетом проведенных исследований, разработаны стандарты ведения пациенток с геморроем в период беременности и лактации, позволяющие максимально безопасно провести хирургическое вмешательство и обеспечить адекватное послеоперационное обезболивание. Клиника колопроктологии и малоинвазивной хирургии находится в одном учреждении с клиникой акушерства и гинекологии. Это позволяет совместно с гинекологами наблюдать пациенток после оперативного лечения.
Всегда следует помнить, что беременность — особое состояние, требующее тщательного наблюдения и индивидуального подхода. Поэтому даже медикаментозное лечение и коррекция режима требуют консультации квалифицированного специалиста.
Чем опасно повышенное давление при беременности
Стоит понимать, что постоянное повышенное давление при беременности очень тревожный сигнал, потому что возможно развитие гестоза, и не стоит медлить с обращением в медицинский центр или женскую консультацию. Это очень опасное и коварное состояние, которое сопровождается расстройством в работе жизненно важных органов – сердечнососудистой и кровеносной системы. Считается, что гестоз возникает от того, что плацента старается снабдить плод всем необходимым, невзирая на потребности организма матери, и ей вырабатываются вещества, способствующие образованию в сосудах микроотверстий, сквозь которые жидкость и белок плазмы попадают в окружающие ткани и получаются отеки. Самое опасное, когда отекают не только ноги или руки, а и сама плацента, при этом плод страдает нехваткой кислорода.
В ситуации, когда повышенное давление не является симптомом гестоза, не обращать внимания на него все равно нельзя, потому что изменения в сосудах плаценты и плода все равно происходят – они сужаются. При этом уменьшается обращение крови между мамой и плодом, такое состояние называют фетоплацентральной недостаточностью. Если плоду не хватает питательных веществ и кислорода, то вероятна задержка его внутриутробного формирования.
Также вполне вероятно при повышенном давлении при беременности может произойти преждевременная отслойка плаценты — это очень опасное осложнение для нормального протекания беременности, то есть гипертония может стать причиной преждевременного прерывания беременности или возникновения преждевременных родов.
Повышенное давление при беременности в сочетании с белком в моче может привести к преэклампсии – поражению почек, сосудов и головного мозга, и далее к эклампсии, так называемому судорожному синдрому, потере сознания, что очень опасно и для мамочки, и для ребенка.
Главный принцип углеводной диеты
Он заключается в понимании гликемического индекса углеводов и правильном их сжигании. Гликемический индекс – это скорость переработки сахаров в организме. Простые углеводы имеют высокий индекс, сложные – низкий. Чем ниже индекс, тем полезней для организма продукт.
Суть углеводной диеты заключается в том, чтобы избавиться от накопленного и не допустить увеличения запаса жира. Во избежание снижения уровня глюкозы до опасного минимума простые сахара полностью не исключаются. Такой способ часто используют спортсмены и дамы, чтобы «просушиться», т. е. сократить запасы подкожного жира. Диетологи разработали несколько основных принципов для эффективного сброса веса:
- в день нужно пить не менее 1,5 л чистой воды в день;
- порция пищи не должна превышать 200 г, жидкости – 150 мл;
- лучше, если питание будет дробным (5-6 раз в сутки);
- не есть за 3-4 часа до сна (еда перед сном ухудшает сон и может приводить к отекам);
- исключается жирное, сладкое, алкоголь;
- должны присутствовать физические нагрузки.
Благодаря разнообразию продуктов углеводная диета переносится легче, чем монодиеты.
Курс углеводной диеты для похудения длится две недели. Первые пару недель будет сложно – подразумевается жесткое ограничение по размеру порции и количеству калорий. За этот период можно потерять 6-7 кг. При ожирении потеря увеличится. Мужчинам будет тяжелее худеть на углеводной диете, чем женщинам.
Во вторую неделю курса закрепляется результат. По отзывам, в последнюю неделю может вернуться немного веса – примерно 10% от потерянного, но это не страшно. Если продолжите питаться правильно и добавите нагрузки, вес стабилизируется.
Причины проведения разгрузочных дней во время беременности
Для проведения разгрузочных дней во время беременности должны быть веские основания, а именно конкретные медицинские показания. Большинство показаний зависит от срока беременности.
Весь период беременности принято делить на 3 триместра. И избыточный вес может появиться как на ранних сроках, так и в третьем триместре. Таким образом, когда речь заходит о разгрузочных днях, необходимо учитывать, какой триместр наступил.
Беременной следует выяснить причину набора своего веса, убедиться в необходимости проведения разгрузки и тщательно обдумать свой рацион питания.
Назовем основные медицинские показания для организации разгрузочных дней при беременности. Таких причин действительно много:
- гестозы;
- отечность. Могут произойти сбои в деятельности внутренних органов;
- различные нарушения в работе сердца и проблемы с остальными внутренними органами (почками, печенью и т.д.);
- одышка;
- имеющееся ожирение различной степени или риск возникновения гестационного сахарного диабета;
- высокое давление;
- поздний токсикоз. Избыточный вес может повлечь за собой преждевременные роды, внутриутробные задержки в развитии ребенка и гипоксию плода;
-
избыточный вес до зачатия либо быстрый набор веса в каком-либо триместре. Это может вызвать развитие ожирения у ребенка, возникновение у женщины сахарного диабета или гестоза.
Рекомендовать проведение разгрузочных дней должен лишь врач, к примеру, гинеколог, ведущий беременность. В некоторых случаях требуется дополнительная консультация кардиолога, эндокринолога и терапевта.
Не стоит заниматься самолечением. В целях профилактики чрезмерного набора веса следует придерживаться принципов правильного и сбалансированного питания, а также умеренных физических нагрузок.
Личный опыт проведения разгрузочных дней в третьем триместре
В третьем триместре, ближе к родам, мой гинеколог на плановом приеме указал мне на быстрый набор веса и посоветовал 1-2 раза в неделю проводить разгрузочные дни. Также у меня были небольшие отеки нижних конечностей. Врач предложила поискать в интернете соответствующую информацию, посоветовав использовать в меню курицу или кефир.
К сожалению, полученная рекомендация была очень скудной. Я нуждалась в подробных разъяснениях, которые, увы, не получила, и попыталась сама разобраться в возникшей проблеме.
Из всего существующего многообразия видов разгрузочных дней мне пришлись по душе кефирные и яблочные дни. На практике были опробованы яблочные разгрузочные дни. Я использовала зеленые, слегка кислые яблоки либо желтые полусладкие, которые очень люблю. Фрукты съедала в сыром виде или запекала в мультиварке.
Мой личный опыт проведения разгрузочных дней в третьем триместре беременности дал неплохой результат, который не заставил себя долго ждать: от 0,5 до 1 кг ушли бесследно. Как объяснила сама врач, из организма вышла излишне накопленная жидкость, так как я дала своему организму передышку, и снизилась «пищевая» нагрузка на него.
Могу также заметить, что разгрузочные дни при беременности были для меня вкусным и полезным времяпровождением.
Разгрузочный день, устроенный правильно и с учетом медицинских показаний, – это средство для поддержания здоровья будущей мамы и ребенка внутри нее. Он помогает наладить метаболизм, уменьшить нагрузку на сердечно-сосудистую систему и укрепить здоровье будущей мамы.
Так что если Вам велели провести разгрузочные дни при беременности, и Вы бы хотели получить больше информации о пользе и вреде этого мероприятия, то пользуйтесь моим личным опытом, советами и рекомендациями, приведенными в этой статье. И не забывайте о здоровом и сбалансированном питании на протяжении всего периода беременности.
Факты о еде для беременных
- Потребление калорий у женщины увеличивается во время беременности. Типичная прибавка в весе, если беременность одноплодная, значительно варьируется в зависимости от веса до беременности и других факторов.
- Беременным женщинам с недостаточным весом рекомендуется набирать наибольшее количество калорий, а женщинам с избыточным весом употреблять менее калорийную пищу.
- Организм женщины при беременности поглощает железо более эффективно, и объем крови увеличивается, поэтому необходимо потреблять больше железа, чтобы обеспечить достаточное снабжение кислородом себя и плод.
Что не желательно в третьем триместре
Из питания в третьем триместре беременности следует исключить продукты, которые перегружают желудок, кишечник и печень, возбуждающе действуют на центральную нервную систему, затрудняют эвакуацию каловых масс, способствуя запорам и усугубляя их.
Также следует отказаться от простых углеводов, которые легко усваиваются организмом и влекут к патологической прибавке веса и увеличению веса плода, что может спровоцировать сложности в родах.
Дрожжевые продукты также не желательны, поскольку провоцируют кандидозный кольпит.
Не следует употреблять те продукты, которые способствуют газообразованию или потенциально аллергичны.
В список нежелательных продуктов входят:
- хлеб, особенно свежий или пшеничный, любая выпечка, торты, пирожные;
- рафинированный сахар, мед, варенье, конфеты, шоколад;
- крепкий чай и кофе, какао, квас, сладкие газированные напитки, сладкие компоты;
- все виды консервов, полуфабрикаты и готовая еда «с лотка»;
- соленья, маринады, уксус, горчица, перец, хрен, пряности;
- копчености, соленая рыба, солонина;
- крепкие (содержат экстрактивные вещества) мясные, рыбные игрибные бульоны;
- грибы, независимо от способа их приготовления;
- яйца, особенно желток;
- рисовая и манная каши;
- жирная рыба и жирные сорта мяса и птицы;
- животные жиры (говяжий или бараний жир, сало);
- жирная сметана, творог, кефир и мягкие непастеризованные сыры;
- цитрусовые, клубника, креветки, малина (аллергенные продукты);
- бобовые;
- колбасы, сосиски, сардельки.
Положительные и отрицательные стороны
Разгрузочный день должен быть проведен правильно. Именно тогда, он будет способствовать избавлению от лишних килограммов и в то же самое время обеспечит женщину в положении и ее внутриутробного ребенка, необходимыми питательными веществами.
Помимо этого, разгрузка поможет:
- наладить функционирование метаболизма
- справиться с лишней жидкостью
- нормализовать артериальное давление
- избавиться от отечности лица и конечностей
- укрепить иммунную систему
На раннем сроке беременности при условии нормального течения беременности, девушка может набирать в весе около 3 кг, но при этом оставаться в оптимальной для неё в форме. Врачи отмечают, что в первую половину гестации, будущая мама набирает 40% в весе, а оставшиеся 60% увеличения веса приходят по достижению 20-й недели беременности
Важно отметить, что увеличение веса — это не результат чрезмерного и сверхкалорийного неправильного питания, а образ жизни девушки, функционирование эндокринной и сосудистой систем
Разгрузочный день при беременности назначают при проявлении такой симптоматики:
- отечность конечностей
- проявление одышки во время умеренной ходьбы
- резкое повышение или понижение артериального давления
- появление нарушений в функциональной деятельности сердечно-сосудистых систем
Такая симптоматика сигнализирует об ухудшении здоровья будущей мамочки, тем самым повышается возможность возникновения патологических отклонений в развитии и росте внутриутробного ребенка.
Обратите внимание
Жалобы на то, что при беременности отекают ноги, едва ли не самые частые, которые приходится слышать врачам, наблюдающим будущую маму. И здесь необходимо знать ряд важных нюансов.
Отеки беременных могут быть скрытыми или явными. Явные отеки женщина хорошо идентифицирует: при беременности отекают щиколотки, на ногах долго сохраняются следы от резинок носков или гольфов, обувь тяжело надевать
А вот со скрытыми отеками дело обстоит сложнее: они не сразу обращают на себя внимание, поэтому женщина поздно принимает меры, чтобы от них избавиться. Будущей маме необходимо следить за следующими моментами:
- вес увеличивается более чем на 300-400 граммов в неделю
- окружность голеностопного сустава увеличивается примерно на 1 см в неделю
- объем выделяемой жидкости составляет меньше чем 75% объема потребленной жидкости (замеры обычно производятся в лечебном учреждении)
Также для выявления отеков врач может провести волдырную пробу, при которой под кожу на руке вводится физраствор, и по скорости его рассасывания можно судить о наличии внутренних отеков.
Обратите внимание:беременная женщина также должна внимательно следить за локализацией отеков. К сожалению, отеки ног встречаются практически у всех будущих мам
Однако если они начинают распространяться выше, переходя на живот, грудь, лицо, необходимо срочно обратиться к врачу!






