Классификация послеоперационных швов
То, как быстро срастутся швы после операции, во многом зависит от характера их наложения и использованных материалов. В этой связи постхирургические процедуры принято классифицировать следующим образом.
- Бескровные (края раны склеиваются специальным пластырем) и кровавые (классический шов, который накладывается медицинским инструментом вручную). В свою очередь последние подразделяются на:
- простые узловые (накладываются на расстоянии 1–2 см друг от друга, после чего узел затягивают до соприкосновения краев разреза);
- внутрикожные непрерывные (считаются самыми эффективными, поскольку после их заживления не остается никаких следов);
- матрацные (накладываются после полостной операции);
- кисетные (применяются в пластической хирургии, а также при операциях по уменьшению объема желудка);
- обвивные (кругообразные швы, которые используются для сшивания сосудов и полых органов).
- Ручные (накладываются иглой, нитью и другим специнструментом) и механические (выполняются медицинским степлером).
- Погружные (накладываются при операциях на внутренних органах рассасывающимися или вживляющимися в живые ткани нитями) и съемные (с их помощью сшиваются кожные покровы, а после срастания краев раны нити удаляются).
Рассасывающиеся швы делаются в тех случаях, когда требуется длительная фиксация краев разреза, например, при разрезе матки во время кесарева сечения. Как правило, они выполняются нитями из очищенной соединительной ткани, которая впоследствии отторгается в полость органа. Для наложения съемных швов применяются нити и другие фиксаторы из хлопка, шелка, металла и других нерассасывающихся материалов (всего более 30 разновидностей).
Способы оперативного удаления геморроя
В хирургии чаще всего прибегают к щадящим способам удаления геморроя. Они более безопасные, эффективные, и восстановление пациента проходит значительно быстрее, чем при стандартном методе вмешательства.
Виды удаления геморроя:
- Геморроидэктомия. Этот вид операции по-другому называется операцией по Миллигану-Моргану. Такое вмешательство проводят, если у пациента возникает сильное кровотечение и доминирует варикоз больших размеров. Метод является старым, период восстановления может длиться до четырех недель. Во время операции узлы удаляются вместе с пораженной слизистой кишечного канала, тем самым причина устраняется полностью. Недостатки метода: операция проходит длительно по времени, под общим наркозом, долгая и тяжелая реабилитация, рану нужно обрабатывать в течение двух недель, полная потеря трудоспособности пациента, многочисленные осложнения.
- Метод Паркса. Этот вид операции менее травматичный. Геморройные узлы удаляются полностью, не затрагивая слизистую, поэтому восстановительный период проходит быстрее.
- Метод Лонго. Проводится процедура не более 25 минут. С помощью аппарата, сосуды, питающие узел, отсекаются, варикозные образования через пару дней пропадают. Вмешательство проходит под постоянным контролем УЗИ-оборудования. Достоинства: небольшой период восстановления, после операции нет шрамов, операция займет у больного 1 день, больничный лист в этом случае требуется редко, возможность удалить сразу несколько образований. Один недостаток: нельзя удалять внешние узлы.
- Удаление геморроя с помощью лазера. Можно использовать при внутренних и наружных узлах. Достоинства: удаляются не только узлы, но и свищи, и трещины, манипуляция безболезненная и точная, не удаляется слизистая, вмешательство направлено только на узлы, быстрый период восстановления. Недостатки: операция имеет высокую стоимость (стоит от 10000 рублей в зависимости от показаний), если заболевание запущено, то лазерный метод будет малоэффективен.
Реабилитация после лучевой терапии: тактика, препараты, диета
Онкологию абсолютно заслуженно называют чумой 21 века. Несмотря на глубину погружения научного сообщества в проблему рака, однозначно сказать, что человечество победило рак – нельзя. Скорость распространения злокачественного процесса пугающе высокая, в отсутствии грамотного лечения исход один – трагический.
Остановить развитие опухоли позволяет комплексное воздействие на проблему. Современные способы лечения рака включают медикаментозную и лучевую терапию. Под лучевыми методами подразумевают дозированное облучение организма с целью остановить деление и уничтожить «плохие» клетки. Основная загвоздка кроется в опасности последствий радиации. Реабилитация после лучевой нужна каждому пациенту, так как само лечение сопровождается серьезными последствиями, отражающимися на здоровье.
Принципы диеты после операции
Всем пациентам после удаления геморроя назначается диета, которая заключается в следующих принципах:
Реклама:
- дробное питание – 5-6 раз в день небольшими порциями;
- достаточное употребление жидкости – 1,5-2 литра чистой воды без газа в день;
- общая суточная калорийность пищи должна соответствовать конституции, возрасту и виду деятельности пациента;
- щадящая термическая обработка блюд – приготовление на пару, отваривание, запекание;
- оптимальная температура употребляемого блюда – 40-70 °C;
- тщательное пережевывание пищи;
- исключение из рациона продуктов, которые раздражают кишечник, способствую запору и газообразованию;
- категорический отказ от употребления спиртных напитков;
- обязательное присутствие в рационе растительной клетчатки.
- Все продукты питания после операции после удаления геморроя должны соответствовать ряду критериев, а именно:
- не раздражать слизистую кишечника;
- не приводить к запору;
- не повышать газообразование в кишечнике;
- способствовать скорейшему восстановлению поврежденных тканей.
Подобрать диету после удаления геморроя вам помогут врач-проктолог совместно с врачом-диетологом. Каждый употребляемый продукт должен нести только пользу и способствовать быстрейшему выздоровлению.
Какие возможные последствия отказа от приема рекомендованных поливитаминов?
Многие пациенты совершают большую ошибку, отказываясь от приема рекомендованных витаминно-минеральных комплексов, тем самым рискуют своим собственным здоровьем т.к. ценой риска может быть инвалидизация (переломы костей скелета, развитие необратимых нарушений и проблем со зрением, вплоть до слепоты).
Некоторые пациенты, пытаясь сэкономить, принимают препараты нерегулярно, уменьшают рекомендованные дозировки или заменяют один препарат на другой.
Есть такие пациенты, которые уже во время первичной беседы отказываются от приема поливитаминов после операции. Если пациент не способен по разным причинам принимать после операции препараты в рекомендованных дозах, то такому пациенту может быть отказано в проведении бариатрической операции.
К сожалению, в нашей практике найдется немало примеров, когда сначала пациенты регулярно принимают поливитамины и сдают анализы лабораторного контроля, а затем спустя несколько лет после операции просто исчезают из поля зрения врачей и обращаются уже к нам в крайне запущенных случаях с тяжелой анемией, которая требует переливания эритроцитарной массы; неврологическими проявлениями (нарушение походки, онемение туловища и конечностей и т.д.), ранее перенесенными переломами костей скелета и белковой недостаточностью. Некоторым из этих пациентов была сделана восстановительная операция, а это всегда связано с риском восстановления потерянного веса. При правильном выполнении наших рекомендаций таких последствий можно было бы избежать.
Меры по профилактике
Соблюдение нижеизложенных рекомендаций позволит избежать знакомства с геморроем, даже если вы целыми днями сидите за компьютером, а если он уже появился — облегчить течение болезни, сократить количество болезненных обострений. Любую болезнь легче предупредить, чем лечить! Предупредить появление геморроя и его обострения помогут следующие меры профилактики:
- борьба с расстройствами стула;
- правильное питание;
- ограничение спиртных напитков и острой пищи;
- грамотная гигиена дефекации;
- профилактика гиподинамии: физические упражнения.
Диагноз «геморрой» должен быть подтвержден специалистом — колопроктологом: под маской геморроя могут скрываться более серьезные заболевания толстой кишки. Медицина со времен Гиппократа накопила много методов лечения этого заболевания. Некоторые ушли в небытие и вызывают ужас при одном воспоминании о них (например, прижигание геморроидальных узлов раскаленным железом). Другие применяются до сих пор.
Что нельзя есть при геморрое?
Изменение диеты при геморрое прежде всего направлено на коррекцию работы кишечника, в частности на устранение запоров и диареи. При запорах каловые массы и натуживание приводят к смещению геморроидальных узлов и их выпадению. А при диарее происходит дополнительное раздражение и без того воспаленной слизистой оболочки, что приводит к усилению боли, воспаления. Питание при геморрое у людей, склонных к запорам и диареям, будет различаться.Например, при запорах упор делается на обогащение рациона грубыми пищевыми волокнами, витаминами и жидкостью. В то же время не рекомендуется употреблять продукты, способствующие газообразованию – сырые овощи и фрукты, сладости, бобовые, газированные напитки и др. При диарее делается упор на продукты, «успокаивающие кишечник»:
- жидкие каши на воде, в частности, рисовая;
- бананы;
- молочные продукты;
- слизистые супы на нежирном отваре;
- отварные овощи и фрукты, печеные яблоки, богатые пектином;
- кисели;
- диетические сорта мяса.
Важно, что и при запорах, и при диарее категорически не рекомендуется есть острые, соленые и жирные блюда. Подробнее о диете при геморрое читайте здесь
Что представляет собой операция по удалению геморроя
Выделяют четыре стадии развития заболевания:
-
Первая стадия. Характерны выбухания узлов и периодические кровотечения.
-
Вторая стадия. Узлы увеличиваются, добавляются выпадения, но узлы можно вправить самостоятельно.
-
Третья стадия. Узлы увеличиваются, добавляются выпадения, но узлы уже нельзя вправить самостоятельно.
-
Четвертая стадия. Постоянное выпадение кровоточащих узлов.
На начальных стадиях геморроя, когда геморроидальные узлы не сильно выражены и не доставляют значительного дискомфорта, возможно проведение консервативного лечения с использованием таблеток, ректальных свечей, мазей. В большинстве случаев этот способ лечения узлов не позволяет избавиться от первопричины болезни. По этой причине при геморрое рекомендуется проведение хирургической операции.
Хирурги нашего колопроктологического отделения клиники ФНКЦ ФМБА г. Москва используют инновационные, малоинвазивные методики при удалении геморроидальных узлов. Таковыми методиками являются:
1. Инфракрасная фотокоагуляция. Это разновидность лазерной хирургии, в ходе которой производится прижигание ножки узла. Высокая температура лазерного излучения «выпаривает» ткани узла, тем самым устраняя первопричину геморроя — расширенные вены. В нашей клинике используется оборудование американской фирмы Reedfeed. Эффективность этой методики при лечении геморроя на ранней стадии составляет почти 80%, что является весьма хорошим результатом.
2. Склеротерапия. Эта технология подразумевает введение специального вещества-склерозанта в геморроидальный узел. За счет особых химических свойств данные вещества при введении в узел вызывают спадение кровеносных сосудов (вен) и их склероз (зарастание), что сопровождается уменьшением объема узла и не дает в дальнейшем им воспаляться. Эффективность этой методики составляет порядка 85%, с ее помощью одномоментно можно избавиться максимум от 2 узлов.
3. Лигирование латексными кольцами. При этом методе на ножку геморроидального узла накладывают латексное кольцо, которое препятствует кровообращению. В результате нарушения кровоснабжения происходит постепенное отмирание и последующее удаление ослабевшего узла — через 1,5-2 недели он самостоятельно отпадает, а на его месте остается небольшая культя, не доставляющая пациенту никакого дискомфорта. В нашей клинике используются латексные кольца и оборудование для их наложения компании Kare Storze. Эффективность этого способа лечения геморроя на 3 стадии составляет 70%.
4. Криодеструкция. Эта методика удаления узлов геморроя подразумевает их заморозку жидким азотом и последующую деструкцию (применяется крайне редко).
5. Дезартеризация геморроидальных узлов или эмболизация веточек прямокишечной артерии. В ходе этой процедуры выполняется катетеризация верхней прямокишечной артерии. Через катетер в просвет указанного кровеносного сосуда вводят несколько тефлоновых шариков размером до 0,6 мм. Эти шарики закупоривают мелкие артерии, питающие узлы, в результате чего происходит их склерозирование. В этом случае проводить удаление самих узлов не требуется.
Грамотно выбрав одну из перечисленных методик, можно помочь решить проблему каждому пациенту. При этом цена на удаление геморроя в нашей клинике с использованием малоинвазивных методик посильна любой категории пациентов, а их использование предпочтительнее ввиду меньшего числа осложнений.
Особенности питания в первые сутки
Перед геморроидэктомией следует провести полное очищение прямой кишки с помощью клизмы либо сильного слабительного средства. Это поможет избежать гнойных процессов в повреждённых участках после операционного вмешательства.
В первые послеоперационные сутки больным не следует кушать, чтобы исключить образование каловых масс в кишечнике и их проход через прямокишечный канал.
В результате суточной «голодовки» раневые поверхности не раздражаются калом, исключены натуживания и, как следствие, надавливание на венозные сосуды заднепроходного канала.
Это снижает риск инфицирования повреждённых участков слизистой прямой кишки, исключает вероятность расхождения швов и рубцов, которые были наложены при закрытой форме операции.
Важно понимать, что длительный отказ от приёма пищи не рекомендован. В дальнейшем голодание приведёт к формированию твёрдого кала, который способен повредить заживающие раневые поверхности и вызвать кровотечение
Какой велотренажер выбрать новичку?
Для начала Вам нужно будет найти подходящий тренажер. Если Вы новичок, то лучше отдать предпочтение моделям начального уровня. Эффективными являются тренировки, основанные на показаниях пульсометра, поэтому тем, кто давно занимается фитнесом, имеет смысл присмотреться к моделям со встроенным многофункциональным компьютером.
На первых порах даже обычного пульсометра будет достаточно. Новичкам хорошо подходят тренажеры с ручной настройкой.
Что может быть лучше, чем прокатиться по лесу с утра пораньше? Для тех, кому важна атмосфера и верный настрой, разработали велотренажеры с эффектом виртуального присутствия. Такое оборудование позволяет окунуться в виртуальную реальность и представить, что Вы на городской трассе, в лесу или на проселочной дороге.
По какой причине заболевание может появиться вновь?
Врачи заранее предупреждают больного, что при несоблюдении правил питания может произойти рецидив, появятся болевые ощущения во время стула и вылезет геморрой. Конечно, после операции пройдет какой-то период (от пяти до десяти лет) и больной может расслабиться, но рано или поздно заболевание повторится.
Особенно это происходит по причине злоупотребления такими продуктами питания:
- алкоголем, особенно пивом и красным вином
- газированными напитками в больших количествах и слабоалкогольными напитками
- употреблением маринадов, маринованными огурцами, закатками
- курение и прием наркотических средств
Диета врачом назначается не зря. Человек, расположенный к геморроям не должен иметь проблем с запорами. Продукты, указанные во врачебной диете, не только нормализуют стул, но и способствуют укреплению сосудов.
Итак, геморрой — довольно неприятное, но излечимое заболевание
Если была проведена операция по удалению геморроидальной шишки, то важно придерживаться определенной диеты, которую назначит лечащий врач. Четкое соблюдение всех врачебных рекомендаций — залог быстрого выздоровления и сохранения здоровья на долгие годы!
Основные принципы питания
Чтобы снизить риск рецидивов после операции, важно не только придерживаться правильного рациона. Специалисты рекомендуют после удаления геморроя:
- есть до пяти раз в день небольшими порциями примерно в одно и то же время,
- полностью исключить из рациона алкогольные напитки,
- употреблять до трех литров чистой негазированной воды в сутки,
- отдавать предпочтение еде, которую сварили или приготовили на пару,
- употреблять пищу с температурой около 15-60°C, более холодная или горячая еда раздражает пищеварительный тракт,
- есть в спокойной обстановке, тщательно пережевывая продукты,
- следить, чтобы не менее 50% суточного рациона питания составляла клетчатка.
Изменение режима питания не может быть кратковременным, следить за рационом придется на протяжении всей жизни. Если не соблюдать правила, болезнь может вернуться.
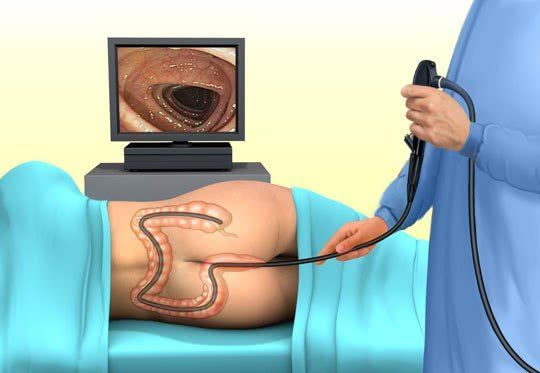
Действия врача во время колоноскопии
В ходе исследования врач проводит некоторые лечебные манипуляции:
-
Удаление полипа.
-
Купирование кишечного кровотечения. Для этого применяется электрокоагуляция или клипирование.
-
Стентирование. Необходимо для устранения стеноза, — сужения просвета кишки — вызванного ростом опухоли или иными причинами. Просвет расширяют с помощью специального баллона и фиксируют это положение стентом — сетчатой трубочкой из металла или из пластика.
За время работы отделения эндоскопии в медицинском центре “Вита+” г. Абакана было выполнено большое количество процедур колоноскопии, их проводили профессиональные врачи-эндоскописты нашей клиники. Данная процедура малоинвазивна, способствует восстановлению проходимости кишечника при неоперабельном раке. Изначально колоноскопия — это диагностическая процедура, однако она может стать и лечебной при обнаружении патологий толстой кишки.
Другие причины появления отека ног (нижних конечностей)
- Локализованный отек ног (нижних конечностей) может быть также следствием травмы, гематомы (скопление крови в мягких тканях), инфекций, перелома, поверхностного тромбофлебита (сгустки в венах жировой ткани), разрыва сухожилия или мышцы, кисты в суставе (например, синовиальная киста в колене), а иногда и спонтанное кровотечение в ткань из-за разрыва кровеносного сосуда.
- Хронический отек ног (нижних конечностей) также может быть вызван состояниями, которые приводят к общему увеличению жидкости тела, что может быть более выражено в ногах из-за действия силы тяжести, например:
- Застойная или ишемическая сердечная недостаточность,
- Легочная гипертензия,
- Перикардит, ограничивающий насосную функцию сердца,
- Беременность,
- Идиопатический отек, часто поражающий как верхние, так и нижние конечности у женщин в пременопаузе,
- Заболевания печени,
- Заболевания почек,
- Гипотиреоз,
- Состояния с низким содержанием белка, такие как недоедание, потеря белка из-за болезни, болезней почек или кишечника,
- Медикаментозный отёк.
- Некоторые из наиболее распространенных лекарств, вызывающих отек ног, — это нестероидные противовоспалительные препараты, принимаемые для снятия боли или дискомфорта при артрите, и блокаторы кальциевых каналов, принимаемые при сердечных заболеваниях или гипертонии. Вот некоторые из наиболее распространенных лекарств, которые могут вызвать отек ног (нижних конечностей) у некоторых людей, включают:
- Антигипертензивные препараты, блокаторы кальциевых каналов, бета-блокаторы (клонидин, гидралазин, метилдопа, миноксидил)
- Нестероидные противовоспалительные препараты (ибупрофен, напроксен и многие другие в этом классе)
- Гормоны (эстроген, прогестерон, тестостерон)
- Целлюлит, инфекция кожи и жировых тканей ноги могут вызвать отек ног с болью и болезненностью. Боль от целлюлита может быть очень сильной или проявляться пастозностью и легкой болью с кожей от розового до ярко-красного цвета.
- Отек стопы, особенно если кожа не образует ямок при кратковременном надавливании, может быть вызван лимфедемой, нарушения работы микроскопической сети каналов, которые перемещают тканевую жидкость от конечности обратно в кровоток на уровне верхней части стопы и груди.
Отечность при липедеме
В зависимости от причин лимфедему разделяют на:
- Врожденную — присутствует при рождении,
- Приобретенную — из-за рецидивирующей инфекции или непроходимости лимфатичеких сосудов,
- Послеоперационное — иссечение вены для венозных трансплантатов, лимфодиссекция при опухоли,
- Злокачественные новообразования — лимфома или другие заболевания, поражающие лимфатические узлы,
- Ожирение — из-за сдавления лимфатических каналов в брюшной полости или тазу.
После венозной недостаточности ожирение является следующей по частоте причиной отека ног (нижних конечностей) в США, европейских странах и России. Абдоминальное ожирение частично препятствует венозному и лимфатическому оттоку от ног. Ожирение также ускоряет растяжение вен ног под действием силы тяжести, тем самым способствуя прогрессированию венозной недостаточности.
Что входит в стоимость процедуры операции удаления геморроя
Цены на лечение зависят из нескольких факторов. Основополагающим среди них является конкретный метод хирургического вмешательства. Сколько стоит конкретная операция можно уточнить на консультации у врача, который разъяснит особенности того или иного метода лечения, предупредит о возможных осложнениях и расскажет об особенностях послеоперационного периода.
В стоимость включены консультация врача-анестезиолога и обезболивание. В нашей клинике используются все современные методики, начиная от местной анестезии и заканчивая общим наркозом.
При наличии показаний в условиях нашей клиники могут быть проведены и другие колопроктологические операции, такие как:
-
иссечение эпителиально-копчикового хода;
-
иссечение перианальных трещин;
-
иссечение свищей прямой кишки;
-
ректопексия (операция при выпадении толстой кишки) и многие другие.
Подготовка к вмешательству
Если противопоказаний нет, то назначается оперативное вмешательство. Перед тем как его сделать, нужно к нему готовиться. Подготовка включает:
- проведение ректороманоскопии и аноскопии с целью определения местоположения узлов и подбора типа операции;
- сдачу необходимых анализов: общий анализ крови на определение уровня тромбоцитов, холестерина, мочевины, возможности ВИЧ-инфицирования, анализ мочи;
- определение группы крови и резус-фактора;
- определение вида наркоза, для этого врач берет пробы на возможные аллергические реакции;
- за день перед операцией больному ставится клизма с целью очистки кишечника от кала;
- пациент придерживается диеты за несколько дней до вмешательства, нормализует стул (устранение запоров) и правильную работу кишечника;
- в день операции не разрешается есть и пить;
- запрещается принимать пищу за 12 часов до начала операции;
- с помощью оригиналов и аналогов лекарственных препаратов врачи минимизируют воспаления в области заднего прохода (отеки и язвы);
- пациент соблюдает гигиену перед удалением образований в прямой кишке (принимает душ, подмывается).
Чтобы операция прошла успешно и риск осложнений свести к минимуму, нужно начать подготавливаться за неделю до ее проведения. Очень важен положительный психологический настрой пациента перед тем, как он ляжет на операционный стол.






